Recentemente, passei por uma situação de necessidade de reanimação de um bebê.
Sabe como é, na Medicina de Emergência a gente nunca sabe o que vai chegar pela porta.
No caso, chegou uma grávida parindo e o bebê nasceu totalmente sem tônus.
No bom português do Emergencista: nasceu parado.
Preparei mais um Guia Rápido para vocês.
Espero que vocês não passem por isso, mas é sempre bom relembrar.
Vai quê…
Continue lendo…
Um Guia para Todos os Guidelines
Em 2022 a Sociedade Brasileira de Pediatria (SBP) publicou dois guidelines sobre a Reanimação do recém-nascido em Sala de Parto.
A diferença era na quantidade de semanas que havia entre um e outro.
Eu poderia problematizar aqui que se é na Sala de Parto não é aplicável para nossa realidade de parto na Sala Vermelha de um Departamento de Emergência adulto, mas aí não seria um guia rápido.
Vou deixar no final do texto as referências para os documentos da SPB.
Estão muito bons e vale a pena ler.
Mas, para fins didáticos, vamos utilizar o Guideline de 2020 da American Heart Association sobre reanimação neonatal.
E obviamente utilizar as dicas da SBP para montar um único Guia Rápido!
Prioridades
60 segundos.
É o que temos para resolver a vida do RN.
A prioridade máxima é entender o tônus do bebê.
Se nasceu sem tônus, a prioridade passa a ser o aquecimento.
Como aquecer um bebê numa Sala Vermelha sem a incubadora?
Primeiro de tudo é desligar o ar-condicionado.
Envolver o RN em uma compressa ou pano limpo para secá-lo.
Utilizar alguma fonte de calor externa.
No nosso caso utilizamos um foco para procedimentos cirúrgicos.
A SBP e a AHA problematizam que no caso de RNs prematuros, abaixo de 34 semanas no nosso caso, é fundamental colocar o bebê dentro de um saco plástico.
Segundo a AHA, serve um saco de comida!
Não é improviso do SUS!

Preferencialmente transparente para vermos o que está acontecendo por baixo.
Depois disso, temos que posicionar a cabeça para ver se há movimentos respiratórios efetivos.
Se o tônus está reduzido, provavelmente o RN não vai conseguir posicionar adequadamente a sua via aérea.
Cabe ao médico fazer isso.
E se for um RN prematura, esperamos um tônus diminuído e movimentos respiratórios ineficazes.
NÃO se DEVE ASPIRAR o RN de rotina.
Botei até em caixa alta para evitar essa iatrogenia.
A aspiração de rotina não é recomendada por nenhuma sociedade médica.
Pode fazer mais mal do que bem.
Entendendo que podemos ter reflexos parassimpáticos que podem desacelerar a frequência cardíaca do RN.
Ah, mas nasceu com mecônio!
Caso haja obstrução de via aérea, com ventilações ineficazes em pressão positiva, a AHA sugere a intubação e sucção traqueal.
Por sinal, nosso alvo é manter a FC > 100.
Como eu identifico a FC?
Ausculta!
Também pela monitorização cardíaca ou o oxímetro de pulso.
Que é difícil sem eletrodos pequenos.
Como eu acelero essa frequência cardíaca?
Realizando ventilação em pressão positiva.
Aí a técnica é fundamental.
Uma ventilação a cada 3 segundos.
“Aperta-solta-solta-aperta-solta-solta”
Geralmente você não vai ter disponível o dispositivo de bolsa-válvula-máscara (BVM) em uma Sala Vermelha de adulto.
Isso é um grande problema.
Em alguns lugares é difícil ter uma BVM de adulto boa.
Fato é que se a BVM for inefetiva, a prioridade é a intubação orotraqueal.
A AHA e a SBP também sugerem a possibilidade da máscara laríngea.
Em RNs muito extremos, pode ser difícil ter uma máscara laríngea de acordo.
Lâmina reta 0 é recomendada.
Não tínhamos, a 1 deu certo.
Qual tamanho de tubo?
Tubo 3-0 sem cuff.
Não precisa pensar muito.
É difícil?
Bastante.
Segundo dados trazidos pela SBP na Diretriz, a intubação orotraqueal tem sucesso em 40-50% das tentativas na sala de parto.
É jogar uma moeda para o alto.
Precisamos melhorar esses números!
A RCP deve ser iniciada se a FC se mantiver abaixo de 60.
Deve-se utilizar a técnica com os dois polegares englobando o tórax do RN.
Estudos mostraram que pode gerar melhor PA e cansa menos ao profissional da RCP.
O ideal é realizar pela cabeça do bebê para deixar espaço para o cateterismo umbilical.
A SBP recomenda realizar ciclos de 60 segundos de RCP para reavaliar após.
Se mesmo após 60 segundos de RCP e ventilação com pressão positiva, não houver recuperação da FC, deve-se administrar adrenalina.
E isso deve ser feito pelo cateterismo umbilical.
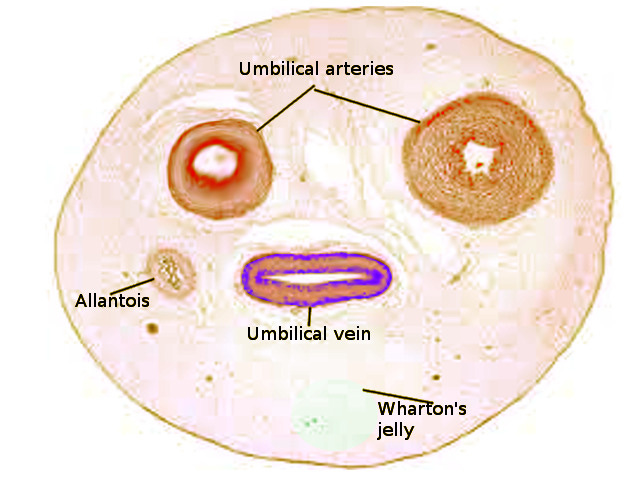
Falando em cateterismo umbilical:
Ele é a via de escolha para administração de medicações.
Poxa, mas se você não tem um material de ventilação de RN, vai ser difícil ter um cateter umbilical…
Concordo.
Mas é bom saber a técnica.
A SBP recomenda diâmetros de 3.5 - 5.0F.
Lembrar que eu tenho 2 artérias e 1 veia.
Técnica de punção utilizando uma sonda orogástrica.
Se eu não tenho como cateterizar o umbigo, devo tentar administrar adrenalina pelo tubo.
Resumindo…
Aquecer.
Ventilar.
Manter FC acima de 100 → ventilação com BVM ou Intubação.
FC abaixo de 60 = RCP.
Não deu certo, adrenalina.
Alvos de Oxigênio
Não problematizamos as diferentes necessidades de O2, pois não há muito consenso na literatura.
Durante a RCP, sugere-se O2 a 100%.
Após esse período é importante titular pela SpO2, lembrando que hiperóxia nessa população faz mal.
A ideia é manter SpO2 até 95%.
No nosso caso, não sabíamos a idade gestacional.
Não havia pré-natal registrado.
Mesmo assim, fazendo o básico bem-feito, foi possível dar um primeiro atendimento com sucesso.
Vou deixar aqui a referência para as diretrizes da SBP e da AHA.
Vale a pena dar uma lida!
Aziz K, Lee HC, Escobedo MB, Hoover AV, Kamath-Rayne BD, Kapadia VS, Magid DJ, Niermeyer S, Schmölzer GM, Szyld E, Weiner GM, Wyckoff MH, Yamada NK, Zaichkin J. Part 5: Neonatal Resuscitation: 2020 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2020 Oct 20;142(16_suppl_2):S524-S550.
Almeida MFB, Guinsburg R; Coordenadores Estaduais e Grupo Executivo PRN-SBP; Conselho Científico Departamento Neonatologia SBP. Reanimação do recém-nascido ≥34 semanas em sala de parto: diretrizes 2022 da Sociedade Brasileira de Pediatria. Rio de Janeiro: Sociedade Brasileira de Pediatria; 2022.
Guinsburg R, Almeida MFB; Coordenadores Estaduais e Grupo Executivo PRN-SBP; Conselho Científico Departamento Neonatologia SBP. Reanimação do recém-nascido <34 semanas em sala de parto: diretrizes 2022 da Sociedade Brasileira de Pediatria. Rio de Janeiro: Sociedade Brasileira de Pediatria; 2022.
Você já passou por isso?
Me conta!
Até a próxima!











Meu amigo, fico me imaginando nesse cenário.
Parabéns 👏🏽